В течение нескольких месяцев ученые, представители органов здравоохранения, политики и широкая общественность спорили о том, обеспечивает ли предшествующая инфекция SARS-CoV-2, так называемый естественный иммунитет, защиту от COVID-19. Ответ на этот вопрос сложен, но исследования показывают, что лучший способ защитить себя от варианта коронавируса «Омикрон» – это пройти вакцинацию и ревакцинацию. Кроме того, инфекция, хотя и нежелательная, обеспечивает еще большую защиту, сообщает Yahoo
Недавние исследования свидетельствуют о том, что естественная защита от COVID-19 зависит от многих факторов, в том числе от того, когда произошло заражение и от силы иммунной системы.
Справится ли естественный иммунитет?
«Центры по контролю и профилактике заболеваний США (СDC) свидетельствовали, что до всплеска вируса Delta естественный иммунитет, вероятно, защищал так же или даже лучше, чем две дозы вакцины», – говорит Моника Ганди, специалист по инфекционным заболеваниям, профессор медицины Калифорнийского университета в Сан-Франциско. На это же исследование указывали законодатели Республиканской партии, представляя «Закон о прозрачности естественного иммунитета», утверждая, что данные CDC «продемонстрировали, что естественный иммунитет в 3-4 раза эффективнее в предотвращении COVID-19 по сравнению с вакцинацией». Но это утверждение требует дополнительных разъяснений.
Так, в исследовании CDC проанализированы случаи COVID-19 в Калифорнии и Нью-Йорке в 2021 году, которые вместе составляют 18% от населения США. Данные были собраны с 30 мая по 20 ноября 2021 года, в период до и во время волны штамма «Дельта». Исследование показало, что до вируса Delta, который стал преобладающим в конце июня и июле 2021 года, показатели заболеваемости были самыми низкими среди людей, которые были вакцинированы и ранее не были инфицированы COVID-19. Но к началу октября, когда доминировал вирус Delta, картина изменилась: показатели заболеваемости были значительно ниже как среди непривитых, так и среди вакцинированных людей с предыдущими инфекциями, что позволяет предположить, что естественный иммунитет в этот период превосходил вакцины.
Однако важно отметить, что исследование CDC проводилось в то время, когда иммунитет, индуцированный вакциной, у многих людей ослабевал, и до появления высококонтагиозного варианта Omicron.
Кроме того, большинство взрослых американцев еще не могли сделать повторные прививки, которые считаются лучшей защитой от Omicron. В целом, исследования, проведенные до всплеска Omicron, подтверждают концепцию о том, что иммунитет, вызванный инфекцией, и иммунитет от вакцины довольно схожи по эффективности защиты.
Чем лучше вакцины
Однако, по словам Ганди, есть много причин, по которым предпочтение отдается вакцинам. Они бесплатны, безопасны и быстродейственны, а заражение COVID-19 сопряжено со значительными рисками, в том числе длительным течением COVID, госпитализацией и смертью. Она также отметила, что на естественный иммунитет существенно влияют многие факторы, в частности возраст, общая сила иммунной системы человека, серьезность течения болезни и штамм, которым больные были заражены.
Надежный способ защиты
«При естественном заражении происходит следующее: вы можете не сформировать сильный клеточный иммунный ответ, который нужен для борьбы с вирусом в будущем», – сказала Ганди. С другой стороны, вакцины подвергались тщательным испытаниям, и было обнаружено, что они вызывают сильный иммунный ответ. Большинство экспертов согласны с тем, что вакцина является более поддающимся количественной оценке, предсказуемым и надежным способом защиты населения. Еще одним недостатком надежды на естественный иммунитет является то, что Omicron заменил Delta в качестве доминирующего штамма. При этом он и более заразен, и лучше уклоняется от иммунной защиты, вызванной как вакцинами, так и предыдущими инфекциями.
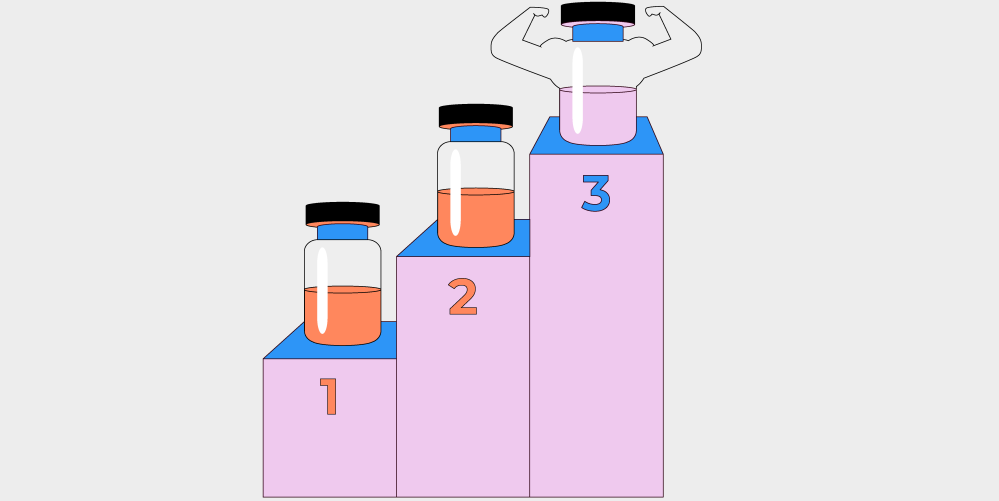
Какое количество доз вакцины актуально
Несмотря на доказательства, подтверждающие эффективность третьей дозы, многие американцы не решаются делать повторные прививки. Ганди говорит, что это очень печально, потому что бустерная доза может стать «билетом» к нормальной жизни, а те, кто не прививался повторно или вообще не вакцинирован, более уязвимы для Omicron и возможных будущих вариантов вируса. «Чтобы пережить этот кризис, нам нужен иммунитет… поэтому, даже если вы уже переболели, я рекомендую вколоть хотя бы одну дозу вакцины», – сказала Ганди.